Akut koronart syndrom, hjärtinfarkt
Definition
Akut koronart syndrom
Omfattar ST-höjningsinfarkt (STEMI), NSTEMI (=icke-ST-höjningsinfarkt) och instabil angina.
Instabil angina
Innebär minst en av tre följande: viloangina med duration >20min; ny debut av angina senaste 2 månaderna av måttlig till intensiv grad (CCS grad II eller III, se avsnitt Kroniskt koronart syndrom); eller tidigare känd angina som försämrats i form av karaktär och intensitet och är mer lättutlöst. Efter införande av högkänsligt troponin har det visat sig att de flesta patienter med misstänkt instabil angina de facto uppfyller kriterier för NSTEMI.
Myokardskada
Minst ett troponinvärde över 99:e percentilen i övre referensområde, dvs ett förhöjt troponinvärde.
Kronisk myokardskada
Förhöjda troponinvärden utan dynamik (≤20%) som t.ex. vid hjärtsvikt eller kronisk njursvikt.
Akut myokardskada
Troponindynamik (stigande/fallande värden) med minst ett värde över referensvärdet.
Akut hjärtinfarkt
Akut myokardskada (troponindynamik) + klinisk bild (minst 1 av nedanstående):
- Typiska symtom talande för myokardischemi, till exempel retrosternal bröstsmärta med eller utan utstrålning mot hals, käke, arm, rygg eller akut lungödem utan annan förklaring.
- Nya EKG-förändringar talande för ischemi, framför allt ST-höjningar eller ST-sänkningar eller T-vågsförändringar.
- Utveckling av patologiska Q-vågor.
- Bilddiagnostik som talar för förlust av viabel hjärtmuskel eller nytillkommen regional hypokinesi som ses vid ischemisk etiologi.
- Identifiering av tromb i kranskärl genom angiografi eller obduktion.
Orsak
Vanligen till följd av s.k. plackruptur med efterföljande pålagring av trombos dvs. typ 1 hjärtinfarkt. Andra orsaker är ökat behov av syrgas eller minskad tillgång på syrgas (koronarspasm, anemi, hypertoni, hypotoni, arytmi, hypoxi vid t.ex. lungemboli, pneumoni eller KOL-exacerbation) dvs. typ 2 infarkt.
Riskfaktorer
Se under avsnittet Prevention vid hjärt-kärlsjukdom i detta kapitel.
Symtom
Retrosternal bröstsmärta >20 minuter i vila som ej viker på sublingualt nitroglycerin. Ofta utstrålning mot hals, käke, tänder, axlar, rygg eller armar. Andra symtom kan föreligga samtidigt och ibland också dominera symtombilden: Ångest, central cyanos, perifert kall, blek, andfåddhet (lungödem?), illamående, matthet, allmän sjukdomskänsla, svaghet, svimning och svettning. Buksmärtor vanligt hos äldre.
”Tyst infarkt” vanligt hos äldre (upp till 80 % av genomgångna infarkter i den gruppen har visat sig vara odiagnostiserade), hos diabetiker liksom hos kvinnor. Extrem trötthet under flera veckor kan förebåda infarkt.
Differentialdiagnos
Se avsnittet Bröstsmärta.
Diagnos
Se under definition Akut hjärtinfarkt ovan. Troponindynamik (minst 1h intervall) och minst en av de tidigare nämnda kliniska fynden vid typ 1 hjärtinfarkt. Definitionen av typ 2 – 4 hjärtinfarkt tas ej upp i detta avsnitt.
EKG-fynd
EKG-förändringar: Diagnostiken baseras på endera av tre kriterier:
- ST-elevation i minst 2 avledningar.
- Patologisk Q-våg (> 0,03 sek och > 25 % av R-vågens amplitud) i minst två avledningar
- T-negativisering/ST-sänkning i minst 2 avledningar.
De två förstnämnda kriterierna avser STEMI och det sistnämnda NSTEMI.
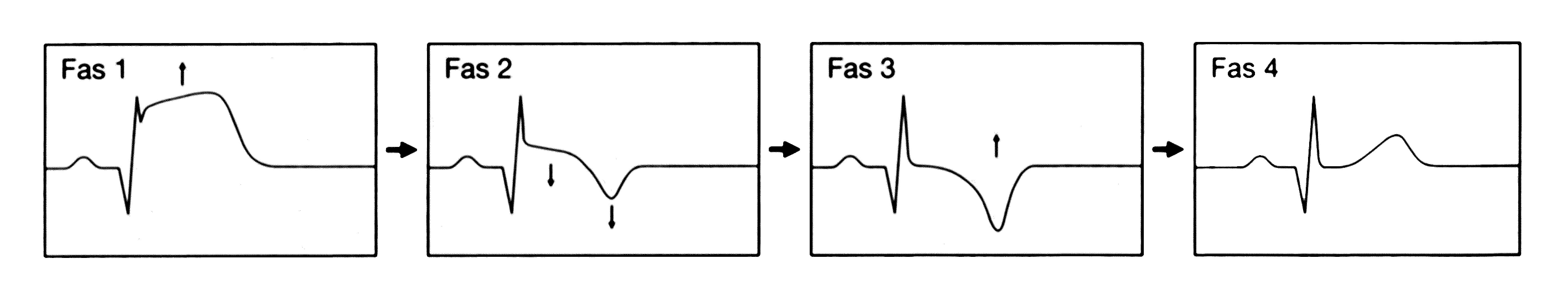
EKG-förändringarna uppträder vid olika faser i infarktförloppet (se fig. 1). Vid fas 1 framträder ST-elevationen tydligt. En patologisk Q-våg utvecklas. I fas 2 normaliseras ST-sträckan. T-vågen inverteras. I fas 3 påbörjas en normalisering av T-vågen och slutligen i fas 4 har ST-T segmentet normaliserats fullständigt och en patologisk Q-våg kvarstår. Observera att endast 40 % av hjärtinfarktpatienterna uppvisar ST-förändringar i akutförloppet. Normalt vilo-EKG utesluter inte hjärtinfarkt eller instabil angina!
En tidigare genomgången hjärtinfarkt kan ses via utvecklad Q-våg och/eller via bilddiagnostik där myokard kan vara tunt och ej kontraherar sig normalt.
Fig. 1
Behandling
Akut handläggning på vårdcentral vid akuta symtom och anamnes talande för hjärtinfarkt
- Sätt patienten i hjärtläge!
- Vitalparametarar
- Vilo-EKG – bedöm ST-sträckor, T-våg, förekomst av Q-våg, arytmier. Telemetri om möjligt.
- Beställ prio 1 ambulans till akutmottagning, oavsett om typiska EKG-förändringar föreligger eller ej. Om ST-höjning, skicka patient till närmsta PCI-center och om >2h till PCI rekommenderas trombolys. Vid STEMI eller kardiogen chock, sätt på defibrillatorplattor och ha pat uppkopplad om möjligt. Ta kontakt med hjärtjour!
- Bedöm patienten enligt ABCDE
- Ge syrgas om saturation ≤90%.
- Två PVK sätts (helst grön nål, om bara en kan sättas så sätt den på vänster sida eftersom coronarangio genomförs via a.radialis eller a. femoralis på höger sida)
- Viktigt att patienten får smärtlindring. Nitroglycerin i form av glytrinspray 1–2 puffar. Kontraindikationer är hypotension (syst BT <110mmHg), tät aortastenos, högerkammarinfarkt, kraftig bradykardi eller takykardi eller intag av fosfodiesteras-5-hämmare (sildenafil, tadalafil, vardenafil, avanafil) senaste 24-48h. Vid kraftig bröstsmärta utan effekt av glytrin överväg hos selekterade patienter morfin iv 5 – 10mg. Invänta inte smärtfrihet innan ambulanstransport.
- Om inkompensationsbild eller lungödem ge Furosemid i.v. 40 mg som kan upprepas. Om lungödem, upprepa nitroglycerinspray var 15-20:e min tills stabilisering och så länge blodtryck tillåter (minst 110 systoliskt blodtryck), sätt KAD om tid finns. Försiktighet vid tät aortastenos. Ambulanspersonal har oftast CPAP-möjlighet och kan mycket väl fortsätta smärtlindringen.
- Överväg Metoprolol iv 2,5 – 5mg som kan förebygga takyarytmier. Kontraindicerat vid höggradig AV-block, svår astma, systoliskt blodtryck <100 eller hjärtfrekvens <60 samt vid lungödem (tänk mycket rassel/nedsatta andningsljud och hög andningsfrekvens och stora flöden syrgas).
- T. Acetylsalicylsyra 75mg, 4st kan ges som laddningsdos vid stark klinisk misstanke för akut hjärtinfarkt. NOAK eller waran är ej en kontraindikation. Ring gärna hjärtjouren om du är osäker.
- Fördröj inte ambulanstransporten i onödan!
Uppföljning efter hjärtinfarkt
Följs vanligen upp via hjärtmottagningen under ett år och därefter via primärvården. Viktigast att optimera den sekundärpreventiva behandlingen för förekommande riskfaktorer t.ex. hyperlipidemi (LDL <1,4 mmol/L och ≥ 50% LDL reduktion), hypertoni (BT <130/<80 om <70 år, syst BT <140mmHg om >70 år), diabetes (ex HbA1c <53, SGLT2-hämmare och/eller GLP1-analog rekommenderas), rökstopp hos aktiva rökare, sluta snusa hos aktiva snusare, kostråd, fysisk aktivitet, sträva efter BMI 20–25.
Utvärdering av kammarfunktion med UCG utförs inneliggande i samband med insjuknande och i allmänhet rutinmässigt efter hjärtinfarkt med tidigare påvisad sänkt vänsterkammarfunktion.
Mediciner:
Beträffande ASA-profylax vg. se detta avsnitt. Generellt dubbel trombocythämning (DAPT) i 12 månader med ASA 75 mg x 1 tills vidare + 12 mån ticagrelor 90 mgx2 (laddningsdos 180mg) oavsett om patienten revaskulariserats eller ej. Alternativ till ticagrelor är prasugrel som ges som laddningsdos 60 mg och underhållsdos 10 mg/dag till patienter < 75 år, utan tidigare genomgången stroke/TIA eller klopidogrel (laddningsdos 600mg, därefter 75mg x 1). Behandlingstiden kan kortas om förhöjd blödningsrisk föreligger. Vid indikation för antikoagulation ges trippelbehandling med antikoagulantia och dubbeltrombocythämning med ASA ochclopidogrel i upp till 1 vecka och därefter 12 månaders behandling med clopidogrel och antikoagulation tills vidare. Vid ASA-allergi ges oftast singelterapi ticagrelor och efter ett år byte till clopidogrel 75mg, 1×1. Följ kardiologens rekommendation.
Förlängd behandling med ticagrelor i låg dos (60 mgx2) bör övervägas i upp till 3 år till patienter med hög ischemisk risk, tex recidiverande infarkt, utbredd kranskärlssjukdom (2 eller fler kärl) och samtidig diabetessjukdom. Kardiolog bör vara involverad i detta beslut.
Ett annat alternativ hos patienter med hög ischemisk risk och låg blödningsrisk är rivaroxaban i låg dos (2.5 mg x 2) i kombination med ASA och kan övervägas efter första året post-AKS. Hög risk: flerkärlssjukdom (≥ 2 kranskärl) som dessutom har minst ett av följande: diabetes mellitus, ny hjärtinfarkt <1 år, perifer kärlsjukdom eller njursvikt (GFR 15–59 ml/min). Kardiolog bör vara involverad i detta beslut. Vid omfattande framväggsinfarkt bör behandling med Warfarin/NOAK övervägas pga risk för vänsterkammartromb – särskilt då samtidig svikt föreligger – och insätts via medicinklinik/kardiologen.
Vid behandling av patienter efter nyligen genomgången infarkt med symtom på svikt eller asymtomatisk systolisk vänsterkammardysfunktion, har ACE-hämmare alternativt angiotensin-receptorblockerare (ARB) gynnsamma effekter i efterförloppet. Preparaten är även lämpliga val vid behandling av hypertoni i detta sammanhang (se även avsnittet Hjärtsvikt). Vid post-infarkt hjärtsvikt sätts sedvanlig sviktmedicinering in.
Betablockad ges oftast till alla upp till 1 år efter hjärtinfarkt, för flertalet även fortsättningsvis om inga biverkningar. Studier pågår kring huruvida betablockad efter genomgången infarkt har effekt vid normal LV-EF. Ofta blir det aktuellt att behålla betablockad p.g.a. restangina, hypertoni eller hjärtsvikt.
Vid diabetes typ 2 rekommenderas insättning av GLP1-analog och/eller SGLT2-hämmare hos dem med etablerad kranskärlssjukdom.
Tidig aggressiv lipidsänkande behandling med kombination statin och ezetimib har visats leda till tidigare uppnådda LDL-nivåer och minskad risk för återinsjuknande i hjärtkärlsjukdom.
Rehabilitering:
Målet är normal fysisk aktivitet och normalt liv för övrigt. I normalfallet (om ingen angina eller svikt) återgång i arbete 2–4 veckor efter hjärtinfarkt, 8–12 veckor efter bypass. Efter PCI ännu snabbare.
Motionsråd om minst 30 minuters rask promenad dagligen. Allt därutöver om det känns bra.
Ångest och depression är frekventa reaktioner efter infarkt och är i sig riskfaktorer för återinsjuknande. Behandlas primärt med SSRI och samtalskontakt.
Vid recidivangina hos patient med tidigare hjärtinfarkt, ballongvidgning eller kranskärlsoperation ska remiss till kardiolog övervägas för optimering av behandling och ställningstagande till ny kranskärlsutredning. ”Hjärtskola” finns vid flera kardiologkliniker.
Fördjupning
2018 Universell definition av hjärtinfarkt:
Thygesen, K., Alpert, J. S., Jaffe, A. S., et al. (2018). Fourth universal definition of myocardial infarction (2018). Journal of the American College of Cardiology, 72(18), 2231-2264.
2023 ESC riktlinjer för handläggning av akut koronart syndrom:
Byrne RA, Rosello Z, Couhglan JJ, et al. (2023) 2023 ESC Guidelines for the management of acute coronary syndromes. European heart journal, ehad191.
2023 ESC riktlinjer för handläggning av patienter med diabetes och kardiovaskulär sjukdom
Marx N, Federici M, Schütt, et al. (2023). 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes. European Heart Journal, 2023 Aug 25;ehad192. doi: 10.1093
Aktuella Mediciner
ACE-hämmare: T Enalapril. T Ramipril.
Angiotensin-receptorblockerare (ARB): T Candesartan. T Losartan. T Valsartan.
ASA: T Trombyl.
Betablockerare: T Bisoprolol. T Metoprolol.
Diuretika: T Centyl K. T Furosemid. T Salures. T Spironolakton.
Ezetimib: T. Ezetimib. T. Ezetrol.
Klopidogrel: T Clopidogrel. T Grepid.
Prasugrel: T Efient.
SGLT2-hämmare: T. Jardiance, T Forxiga
Statin: T Rosuvastatin. T Atorvastatin.
Ticagrelor: T Brilique.
Trombolys: Inj. Tenecteplas. Inj Rapilysin.
