Eksem: Atopisk dermatit hos barn och vuxna
Texten behandlar också Atopiska vinterfötter.
Bakgrund
Atopisk dermatit eller atopiskt eksem, är en kronisk, inflammatorisk hudsjukdom med torr hud och återkommande kliande hudutslag. Sjukdomen debuterar ofta i barndomen och kallas också ofta för barndomseksem. Det finns en tydlig association mellan atopisk dermatit och andra atopiska sjukdomar, som astma och allergisk rinit. Observera dock att inte alla patienter med atopisk dermatit har någon IgE-medierad sjukdom.
Orsak
Kombination av arv och miljö. Huden visar en konstitutionell benägenhet till torrhet, klåda och eksem. Barriärfunktionen är nedsatt i även till synes normal hud hos en patient med atopisk dermatit. Till viss del beror symptomen också på en obalans i kroppens immunförsvar med överreaktion mot naturligt och vanligt förekommande ämnen. Flera delar av immunförsvaret har identifierats som viktiga för att driva inflammationen vid atopisk dermatit.
Vissa omgivningsfaktorer kan eventuellt försämrande sjukdomen, men relevansen är något oklar.
Exempel på försämrande omgivningsfaktorer:
Stora temperaturväxlingar, ökad hårdhet av vattnet, luftföroreningar och ökad användning av hygienprodukter. Patienter och vårdnadshavare kan rapportera associationer med psykisk stress, fysisk ansträngning med svettning, kläder av ylle och uttorkning av huden. Även exponering för kända luftburna allergener och vissa födoämnen kan rapporteras försämra eksemen.
Hudinfektioner (bakterier/svamp i eksemet eller virus: herpes, mollusker) kan försämra eksemen. Huden är vid atopiskt eksem ofta koloniserad med Staph Aureus, som kan ge infektioner i eksemen.
Symtom
Atopisk dermatit ger torr hud och återkommande kliande hudutslag, som växlar i svårighetsgrad. Ofta sämre under vinterhalvåret. Typisk utbredning som ändras med åren, se nedan. Det vanligaste är att besvären debuterar i småbarnsåren, framför allt före 2-års ålder. De flesta blir besvärsfria under skolåldern. Dock är huden fortsatt känslig och många utvecklar senare i livet handeksem, varför yrkesrådgivning* i tonåren är av vikt (undvik våta, smutsiga eller hudirriterande arbeten).
Status
Lokalisation och utseende av eksemet förändras under uppväxtåren:
Spädbarn < 2 år: Vanligen rodnade, torrfnasiga, ibland vätskande förändringar på kinder, bål och extremiteternas sträcksidor.
Skolbarn (2-12 år): Torra, förtjockade fläckar lokaliserade till stora böjveck (knäveck, armveck, handlovar, vrister och glutealveck). Ofta torrhet och blekhet perioralt. Ödem och förtjockad hud (lichenifiering) runt ögonen med enkel- eller dubbelveck i nedre ögonlocket är typiskt.
Ungdom/Vuxna: Vanligast med handeksem samt eksem i ansikte (ögonlock, runt mun och i panna), hals, hårbotten och böjveck.
Atopiska vinterfötter:
Även kallat juvenil plantar dermatos. Vanligast i 5–10 års ålder. Fjällning och sprickbildning på framförallt stortår och främre trampdynor plantart, sällan klåda. Ofta smärtor från fissurer. De flesta blir sämre vintertid samt vid svettning. Behandlas med med mjukgörande innehållande karbamid. Täta byten av strumpor (bomull), luftiga skor.
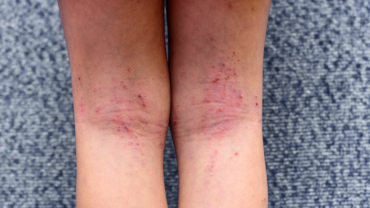 Böjveckseksem, Bildkälla Shutterstock
Böjveckseksem, Bildkälla Shutterstock
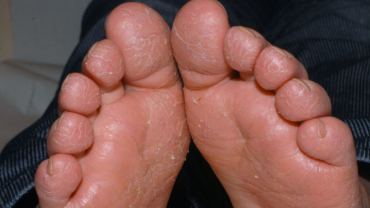 Foto: Ⓒ Anders Hallén, hudläkare
Foto: Ⓒ Anders Hallén, hudläkareDifferentialdiagnos
Seborroiskt eksem. Skabb (ofta flera i familjen, mikroskopisk verifiering av skabbkvalster). Keratosis pilaris (follikulärt lokaliserade rodnade papler framför allt på överarmarnas sträcksidor, ibland kinder och lår. Kan finnas samtidigt med atopiskt eksem). Psoriasis (i typfallet mer välavgränsat och med vit fjällning). Kontakteksem (viktig differentialdiagnos hos framför allt vuxna, finns ofta samtidigt med atopiskt eksem och förvärrar eksemet. Utredning med epikutantest). Perioral dermatit (saknar uttalad klåda, framför allt hos unga vuxna). Hudsvamp (asymmetri, randaktivitet, verifikation med odling eller mikroskopi). Ichthyosis vulgaris (generellt torr hud).
Utredning
Diagnosen atopisk dermatit baseras på klinisk bild och anamnes. Vid tveksamhet kan Williams diagnoskriterier** användas:
Obligatoriskt kriterium: Kliande utslag
Och minst tre av följande:
- Debut före 2 års ålder (används ej om barnet är under 4 år)
- Aktuellt synligt hudutslag i böjveck (kind/panna, extremiteters sträcksida om under 4 år)
- Anamnes på generellt torr hud det senaste året
- Anamnes på hudutslag i hudveck som arm- och knäveck, vrister eller på halsen (samt kinderna hos barn under 10 år)
- Anamnes på astma eller hösnuva (eller atopisk sjukdom hos förstagradssläkting om patienten är under 4 år)
I vissa fall kan RAST (bestämning av specifikt IgE i serum) samt pricktest vara av värde. Detta när allergi misstänks försämra eller underhålla eksemen (ffa hos små barn med uttalat eksem och dåligt terapisvar).
Beträffande vuxna handlar det mycket sällan om allergi typ-1 varför behovet av allergitestning är litet. IgE-nivåer hos vuxna ofta förhöjda men relationen till sjukdomen oklar. Vid dåligt terapisvar misstänk i stället kontaktallergi – (t.ex. mot nickel, parfymämnen, lokalbehandlingsmedel, krom i läderhandskar) och remittera för epikutantest (”lapptest”). Kontaktallergi mot steroid eller ämnen i lokalbehandlingsmedlen förekommer
Behandling
Den medicinska behandlingen vid atopisk dermatit måste individanpassas. Centralt är vårdgivarens förmedling av kunskaper kring sjukdomen samt patientens förmåga till delaktighet, det vill säga egenvårdsförmåga. Förutom dessa faktorer ska de långsiktiga behandlingsmålen innebära förbättrad hudbarriär, eksem- och klådfri hud i så långa perioder som möjligt samt god livskvalitet.
Grunden i behandlingen är patientutbildning och mjukgörande läkemedel samt vid aktivt eksem lokal inflammationsdämpande behandling som fortsätter som underhållsbehandling vid behov.
Vid otillräckligt effekt kompletteras detta med medicinsk ljusbehandling och/eller systemisk inflammationsdämpande behandling med interleukinhämmare, cikosporin, metotrexat eller JAK-hämmare.
Patientutbildning
- Bör innefatta grundläggande kunskap om sjukdomen (t.ex. 1177, läkar-/sjuksköterskebesök, ”eksemskola” på specialistmottagning).
- Vikten av att bryta klådcirkeln (kliande försämrar sjukdomen, använd mjukgörande, nyp istället för att klia, kortklippta naglar, ev. sov med handskar osv.)
- Kännedom om försämrande faktorer, se ovan.
- Smörjteknik.
- Anpassade behandling.
- Strategi vid försämring.
Mjukgörande behandling
Barriärstärkande funktion. Bör användas 1-2 gånger dagligen samt efter dusch/bad. Minskar behov av kortisonpreparat för behandling av eksem och förlänger de symtomfria perioderna. Beredningsform utifrån patientens preferens. Även den fuktbindande komponenten väljs utifrån patientens preferens (karbamid, propylenglykol, glycerol etc.) Framför allt karbamid kan svida, men alla kan svida initialt vid obehandlat eksem. Förbättras när inflammationen minskar.
(Barn klagar ofta över sveda vid användning av karbamidinnehållande produkter, men det brukar gå bra med 20 % propylenglykol i en lotion (Propyless), 25 % propylenglykol i kräm (Oviderm) eller glycerol i en kräm (Miniderm). Man kan även pröva en kräm med lägre karbamidinnehåll, som 2% karbamid och 20% glycerol (Miniderm Duo) alternativt mjukgörande utan tillsatser, såsom Essex eller Locobase Protect/Repair. Sistnämnda bra till de med mycket torr hud – dock kladdigt.
En lotion på dagen och en kräm till natten kan för många vara ett bra alternativ. Smörj huden någon eller några timmar innan läggdags för att eventuell klåda som triggas vid smörjning ska hinna lägga sig innan sänggåendet.
Se även Dermatologiskt appendix – mjukgörande preparat
Inflammationsdämpande behandling
Vid lindrig atopisk dermatit rekommenderas vid första tecken på aktivt eksem daglig användning av lokal kortikosteroid eller lokal kalcineurinhämmare. När rodnad och klåda är borta smörjes lokalen två gånger per vecka i 2-3 veckor som underhållsbehandling. Vid måttlig till svårt atopisk dermatit rekommenderas att underhållsbehandlingen fortsätter i veckor till månader.
Lokala steroider: Skriftligt smörjschema som visar applikationsfrekvens och lämpliga nedtrappningsintervall ökar compliance (kan beställas från aktuella läkemedelsföretag). Till barn under 2 år och på känsliga lokaler som ansikte, hudveck och genitalt används i första hand svag kortison (grupp I). Hos små barn kan dock starkare kortikosteroid behövas i kortare perioder. Eksem vid örsnibbar/ bakom öron svarar ofta bra på antimykotiska steroidkombinationer, till exempel mikonazol + hydrokortison (Cortimyk, Daktacort). Om otillräckligt effekt överväg att höja styrkan istället för frekvens och behandlingstid. I hårbotten kan lösning eller emulsion användas. Smörjning två gånger dagligen ger inte större effekt. Kan ge hudatrofi.
Kalcineurinhämmare: Takrolimus (salva Protopic 0,03% resp 0,1%) godkänt på vuxna och barn fr.o.m. 2 års ålder eller pimekrolimus (kräm Elidel, begränsad subvention). För patient som svarat bra vid akut behandling 2 ggr/dag kan preparatet användas som underhållsbehandling 1 gång/dag 2 ggr/vecka för hindrande av nytt eksemutbrott. Övervägs främst på känsliga lokaler. Ger ej hudatrofi. Om ej förbättring på 2–3 veckor övervägs andra alternativ. Kombineras ej med UV-ljusbehandling. Uppehåll med behandling under sommarmånaderna. En vanlig initial biverkan som patienten bör informeras om är en brännande känsla efter applikation.
För detaljer om steroidbehandling, se även avsnittet ”Eksembehandling”.
Infekterat eksem
Lokal steroidbehandling är ofta tillräckligt på sekundärinfekterat eksem med begränsad utbredning. Säkerställ snar uppföljning. Mer utbredd infektion behandlas med per oralt antibiotikum. Ta odling och inled med flukloxacillin 1g x3, som andrahandsval cefadroxil. Vid pc-allergi ges klindamycin. Behandlingstid 7-10 dagar.
Fuktiga eksem kan fås att torka ut med hjälp av kaliumpermanganat. (Används i badvattnet eller som omslag.
Medicinsk ljusbehandling
Ljusbehandling via hudläkare vid otillräcklig effekt av basbehandling.
Systemisk behandling
Systemisk behandling via dermatolog eller barnläkare med stor erfarenhet av atopisk dermatit kan vara aktuellt vid svåra och/eller terapiresistenta besvär.
I första hand övervägs interleukinhämmarna dupilumab (Inj Dupixent) eller tralokinumab (inj Adtralza) alternativ kalineurinhämmaren ciklosporin.
I andra hand rekommenderas JAK-hämmare, upadacitinib (T RINVOQ), abrocitinib (T Cibinqo) och baricitinib (T Olumiant) som visat god effekt i kliniska prövningar.
Metotrexat och azatioprin är också vanliga och beprövade systemläkemedel som används mot atopisk dermatit men saknar indikation.
Prednisolon har inte atopisk dermatit som godkänd indikation. Används endast för att bryta akuta skov.
Vårdnivå
Primärvård: de flesta med lindrig sjukdom och många med måttlig sjukdom.
Remiss till hud-eller barnklinik: svår atopisk dermatit eller eksem som inte är under kontroll med mjukgörande och lokal inflammationsdämpande behandling, samt patienter med stor negativ påverkan på livskvalitet.
Remiss till barnallergolog om uteslutning av basfödoämnen övervägs.
Aktuella läkemedel
Kortikosteroid Gr I: Kräm Mildison Lipid. Kräm/ salva Hydrokortison.
Kortikosteroid Gr II: Kräm/Salva Emovat. Kräm/Salva/Kutan lösning Locoid.
Kortikosteroid Gr III: Kräm/Kutan lösning Ovixan. Kräm/Kutan lösning/Salva Betnovat. Kräm/Kutan lösning/Salva Elocon.
Kalcineurinhämmare: Salva Protopic (0,03% och 0,1%) Kräm Elidel
Kaliumpermanganat: Kaliumpermanganat APL, badtillsats 3 %.
Kortikosteroid + antimykotika (mikonazol + hydrokortison): Kräm Cortimyk. Kräm Daktakort
Exempel på mjukgörare: Kräm/Kutan emulsion Canoderm. Kräm/Kutan emulsion Miniderm. Kräm Miniderm Duo. Kräm Karbamid i Essex APL 2 %/5 %/10 %. Kutan emulsion Propyless. Kräm Propylenglykol i Locobase APL 20 %. Kräm Oviderm.
Salicylsyrevaselin APL 2 %, 5 %, 10 %.
Systemisk behandling (förskrivning via spec.kompetent dermatolog)
Interleukinhämmare:
dupilumab (Inj Dupixent), tralokinumab (inj Adtralza)
JAK-hämmare:upadacitinib (T RINVOQ), abrocitinib (T Cibinqo), baricitinib (T Olumiant)
Kalcineurinhämmare:cyklosporin
Övrigt (saknar godkänd indikation):
azatioprin
metotrexat
prednisolon
Antibiotika
Flukloxacillin: T Flucloxacillin. Oral susp/T Heracillin.
Cefadroxil: Oral susp/K Cefadroxil.
Fördjupning
Läkemedelsverkets behandlingsrekommendationer 2023